Avertissement : Ce guide est informatif et ne constitue pas un diagnostic. Les traitements mentionnés peuvent ne pas être utilisés dans le cadre du Covid long et sont évalués au cas par cas.
Le COVID long ne se résume pas à « mettre plus de temps à guérir ».
Malheureusement, chez de nombreuses personnes, l'infection à la COVID-19 peut entraîner des symptômes persistants qui durent trois mois, voire plus, après la contamination. Ces symptômes se manifestent par vagues successives et peuvent inclure fatigue, troubles de la concentration, vertiges ou oppression thoracique.
Contrairement à d'autres maladies où l'on se sent progressivement mieux, les symptômes du COVID long ne suivent pas l'évolution habituelle de la guérison. Comprendre ce phénomène est la première étape vers un traitement efficace et la disparition des symptômes.
Pourquoi le COVID long ne se comporte pas comme une guérison normale
Normalement, après une infection virale, l'organisme guérit avec le temps. L'état post-COVID-19 correspond à un état biologique persistant. Les systèmes immunitaire, vasculaire et nerveux restent dérégulés longtemps après la disparition du virus, provoquant un ensemble de symptômes inquiétants et invalidants .
C'estpourquoi le « repos et le temps » s'avèrentsouvent inefficaces. Au lieu d'une amélioration progressive, de nombreux patients connaissent des cycles de rechutes ou de poussées. Ils peuvent se sentir bien pendant une semaine, puis se retrouver soudainement en difficulté après un effort minime.C'est un schéma que l'on retrouve dans d'autres maladies chroniques, comme le syndrome de fatigue chronique ou les maladies auto-immunes, où l’inflammation et une mauvaise circulation maintiennent le corps dans un cercle vicieux.
Les effets courants incluent :
- Fatigue persistante accompagnée de ralentissement cognitif et/ou de gêne thoracique.
- Difficultés à travailler ou incapacité à maintenir une routine quotidienne normale.
- Une réaction à un stress physique ou émotionnel qui semble disproportionnée.
Il est important de noter qu'à la base, le COVID long est d'ordre biologique, et non psychologique.
Le problème biologique fondamental : une inflammation qui ne s’arrête pas
Inflammation systémique et vasculaire.
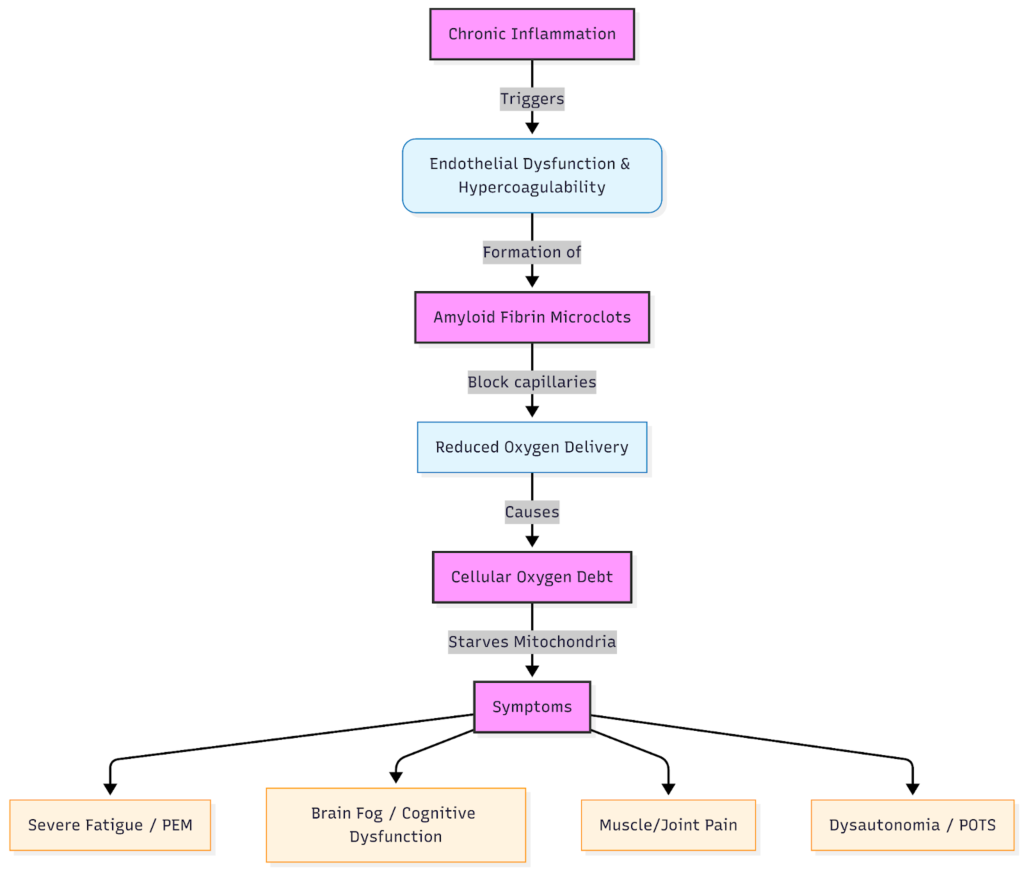
Lors d'une infection, l'inflammation s'intensifie dans le cadre de la réponse immunitaire visant à combattre le virus, puis s'atténue une fois le virus éliminé, et la phase de guérison commence. Dans le cas du COVID long, un dérèglement immunitaire empêche ce mécanisme d'arrêt de fonctionner correctement, ce qui entraîne un état d'inflammation chronique.
Des traces d'activation immunitaire persistent, notamment au sein du système vasculaire, c'est-à-dire le réseau de vaisseaux sanguins qui achemine l'oxygène et les nutriments à chaque cellule.
L'endothélium, la couche de cellules qui tapisse ces vaisseaux, s'irrite (un processus appelé inflammation endothéliale). Recevoir un diagnostic est frustrant car les analyses sanguines peuvent paraître « normales », les bilans sanguins de routine ne détectant pas les lésions microvasculaires ni une activité cytokinique de faible intensité.
Les principaux changements biologiques peuvent inclure :
- Déséquilibre des cytokines (les protéines de signalisation inflammatoires de l'organisme sont élevées tandis que les protéines de signalisation anti-inflammatoires sont faibles).
- L’irritation endothéliale crée des parois vasculaires plus « collantes », qui sont également enflammées.
- Une microcirculation altérée et des micro-caillots empêchent l'oxygène et les nutriments d'atteindre efficacement les tissus.
Inflammation qui devient auto-entretenue
Lorsque le système vasculaire est enflammé, l'apport d'oxygène diminue. Ce manque d'oxygène aggrave l'inflammation, créant une hypoxie et un cercle vicieux.
Lorsque le déficit en oxygène s'accumule, les patients ressentent une fatigue plus intense, un brouillard cérébral et une intolérance à l'effort, souvent qualifiée de malaise post-effort (PEM).
Ce mécanisme explique pourquoi ignorer les symptômes ou tenter une « thérapie par l'exercice progressif » peut être contre-productif. En effet, une activité accrue peut intensifier l'inflammation au lieu de renforcer les muscles. À l'inverse, un rythme modéré contribue à stabiliser le niveau d'énergie sans provoquer de rechute.
Les symptômes associés à ce problème incluent souvent :
- Une fatigue qui s'aggrave au lieu de s'améliorer avec le repos.
- Sensation d'oppression thoracique, essoufflement et accélération du rythme cardiaque après un effort minime.
- Surcharge cognitive ou sensorielle suite à un effort mental.
Microclots Comment le flux sanguin se bloque au niveau le plus infime
Que sont Microclots ?
L'une des principales découvertes biologiques concernant le COVID long est la présence d'amyloïde de fibrine microclots Il s'agit de minuscules amas résistants présents dans le flux sanguin. Contrairement aux caillots classiques visibles à l'imagerie, ces microthromboses se forment à l'échelle microscopique et échappent aux examens de routine.
Elles sont liées à une hyperactivation plaquettaire, ce qui signifie que les cellules de la coagulation sanguine restent anormalement « collantes ». Bien que cette réaction puisse initialement être protectrice, elle peut se prolonger. microclot Sa formation réduit l'apport d'oxygène là où il est le plus nécessaire.
Comment Microclots Réduire l'apport d'oxygène là où il est le plus nécessaire.
Les capillaires sont les plus petits vaisseaux sanguins du corps, et une personne en possède en moyenne entre 60 000 et 100 000 km. Ils jouent un rôle essentiel : c’est par eux que l’oxygène passe du sang aux tissus. Microclots Le COVID long peut bloquer ces voies, entraînant une hypoxie tissulaire ou ce que les patients décrivent souvent comme une « dette d'oxygène ».
Ce déficit en oxygène n'est pas toujours détectable par un oxymètre de pouls, car ces appareils mesurent la concentration d'oxygène dans le sang et non son transport vers les cellules. Cependant, une analyse des gaz du sang veineux peut parfois révéler des problèmes d'oxygénation.
Les systèmes affectés par microclots et vos symptômes peuvent inclure :
- Muscles → épuisement rapide, sensation de lourdeur, coups de fatigue après l'effort.
- Cerveau → difficulté de concentration, trous de mémoire, pensée « confuse ».
- Système nerveux autonome → symptômes de dysautonomie tels que des variations de température ou une instabilité du rythme cardiaque.
Dette d'oxygène : pourquoi vos cellules fonctionnent à vide
Apport d'oxygène vs saturation en oxygène
Votre oxymètre de pouls peut indiquer 98 %, mais vos muscles et votre cerveau peuvent encore avoir du mal à recevoir de l'oxygène. Cet écart entre la teneur en oxygène du sang et son apport définit l'état de « dette d'oxygène » observé chez de nombreux patients atteints de COVID long.
Pourquoi l'effort physique aggrave les symptômes
L'effort physique augmente les besoins en oxygène du corps. microclots Lorsque le stress mitochondrial bloque l'approvisionnement, les symptômes s'aggravent rapidement. Ce phénomène est à l'origine du malaise post-effort (MPE) observé dans le COVID long et les affections liées à la fatigue chronique, où les systèmes de récupération de l'organisme ne parviennent pas à suivre le rythme de la consommation d'énergie.
Atteinte du système nerveux
Dysfonctionnement du système nerveux autonome (dysautonomie) et POTS
Un sous-groupe de patients développe une affection appelée dysautonomie, où le système nerveux autonome, qui contrôle le rythme cardiaque, la pression artérielle et la digestion, cesse de se réguler correctement.
Beaucoup souffrent d'intolérance orthostatique (sensation de vertige en se levant) et du syndrome de tachycardie orthostatique posturale (POTS), ou encore d'une température corporelle instable.
Les symptômes peuvent inclure :
- Palpitations ou rythme cardiaque rapide en position assise.
- Vertiges ou fatigue en faisant la queue.
- Intolérance à la chaleur ou aux variations de température ambiante.
Neuropathie des petites fibres et MCAS
La neuropathie des petites fibres désigne une atteinte ou une inflammation des minuscules nerfs qui contrôlent la sensibilité et la température. Elle peut se manifester par des sensations de brûlure, des picotements ou une hypersensibilité sensorielle. Parallèlement, le syndrome d'activation mastocytaire (MCAS) peut provoquer des bouffées de chaleur, des éruptions cutanées, une intolérance à l'histamine et des troubles de la concentration en raison d'une activité excessive des cellules immunitaires.
Pourquoi la prise en charge standard de la COVID longue est souvent insuffisante
Les soins conventionnels se concentrent principalement sur la gestion des symptômes par la régulation de l'effort, les médicaments et les thérapies de soutien. Bien qu'utiles pour la stabilisation, ces méthodes s'attaquent rarement aux causes biologiques sous-jacentes comme l'inflammation ou microclots .
Il est important de noter que la thérapie par l'exercice progressif peut être risquée pour les personnes atteintes de PEM, car elle peut aggraver leur état au lieu de restaurer leurs capacités.
Pourquoi la filtration sanguine est-elle étudiée dans le cadre du COVID long ?
L’aphérèse thérapeutique HELP est une forme de filtration sanguine utilisée dans des centres spécialisés pour éliminer les substances nocives telles que les protéines inflammatoires, les facteurs de coagulation ou les lipides anormaux.
Dans le contexte du COVID long, HELP L'aphérèse (précipitation extracorporelle des LDL induite par l'héparine) est utilisée pour :
- Réduire microclot fardeau.
- Éliminer les médiateurs inflammatoires.
- Améliorer la microcirculation.
Apprenez-en davantage sur le traitement complet du COVID long .
Quoi HELP Cibles d'aphérèse
Le procédé filtre sélectivement le plasma pour éliminer :
- Microclots .
- Protéines inflammatoires.
- Un excès de lipoprotéines peut aggraver l'irritation endothéliale.
Cette approche demeure spécialisée et soigneusement individualisée ; elle ne constitue pas un traitement de première intention. Chaque patient fait l’objet d’une évaluation approfondie afin de garantir sa sécurité et son adéquation au traitement.
Procédure d'aphérèse
Qui peut (et ne peut pas) être candidat
L’aphérèse thérapeutique peut être envisagée pour les patients atteints de :
- Symptômes persistants et multisystémiques de COVID long compatibles avec une inflammation microvasculaire.
- Signes cliniques ou biologiques de dysfonction endothéliale.
- Diminution de la qualité de vie malgré les traitements standards.
Il ne convient pas aux personnes atteintes de :
- Troubles hémorragiques ou de coagulation actifs.
- Affections cardiovasculaires instables.
- Certains traitements médicamenteux augmentent le risque.
Une consultation spécialisée est indispensable avant de déterminer l'éligibilité.
Qu’est-ce que cela signifie pour les patients atteints de COVID longue ?
Questions à aborder avec votre médecin
- Une inflammation persistante ou microclots contribuent-ils à mes symptômes ?
- Quels tests pourraient aider à évaluer un dysfonctionnement vasculaire ou autonome ?
- Une orientation vers une clinique spécialisée dans le COVID long ou une consultation d'aphérèse serait-elle appropriée ?
Comment nous traitons la cause première - et pas seulement les symptômes
Notre approche de la thérapie combinée associe
- HELP l'aphérèse pour éliminer sélectivement la protéine Spike, microclots et les marqueurs inflammatoires
- Inusphère ou immunoadsorption pour éliminer les agents pathogènes, les toxines environnementales et les auto-anticorps
- Nutraceutique & Thérapie nutritionnelle clinique pour soutenir la réparation mitochondriale et immunitaire
- Hyperthermie (si indiqué) pour stimuler la modulation immunitaire
Témoignages de patients
« J’ai consulté plusieurs médecins avant de venir au centre d’aphérèse. Ils m’ont dit que c’était simplement dû au stress. Après que mon test microclot se soit révélé positif, j’ai enfin eu une preuve — et un plan. »
— Robyn, Royaume-Uni
« L’aphérèse a tout changé. Après six séances, mon brouillard mental s’est dissipé et j’ai enfin pu travailler sans avoir l’impression de m’effondrer. »
— Mia, Norvège
Passer à l'étape suivante
Si vous ne vous sentez toujours pas bien des mois après avoir contracté la COVID-19, sachez que vous n'êtes pas seul et que vous ne vous faites pas d'illusions. Comprendre les mécanismes biologiques à l'origine de ces symptômes ouvre de nouvelles perspectives de guérison.
Pour une évaluation personnalisée ou pour en savoir plus sur l'aphérèse thérapeutique pour les séquelles de la COVID-19, prenez rendez-vous dès aujourd'hui au Centre d'aphérèse .
FAQ : Biologie et traitement du COVID long
Le COVID long est-il inflammatoire ou auto-immun ?
Les études scientifiques actuelles, évaluées par des pairs, nous apprennent que le COVID long implique une combinaison d'inflammation chronique et de problèmes immunitaires, et chez certains patients, des caractéristiques de réponses auto-immunes plutôt que de correspondre à une seule catégorie de « maladie auto-immune ».
Les chercheurs ont constaté un dysfonctionnement endothélial persistant, ainsi qu'un déséquilibre des cytokines et de l'amyloïde de fibrine. microclots Ces éléments indiquent tous un état inflammatoire persistant. Certains groupes de patients présentent également des auto-anticorps et une neuropathie des petites fibres, ce qui suggère une composante auto-immune dans certains cas.
Pourquoi mes analyses sont-elles normales si je ne me sens toujours pas bien ?
Les examens d'anatomopathologie et d'imagerie standards se concentrent souvent sur les atteintes des gros vaisseaux et l'inflammation aiguë. De ce fait, il est facile de passer à côté de modifications microvasculaires, de dysfonctionnements du système nerveux autonome ou de neuropathies à petites fibres lors d'examens de routine. Le COVID long s'accompagne fréquemment d'amyloïde fibrineuse microscopique. microclots ainsi que des dysfonctionnements endothéliaux et des troubles du système nerveux autonome comme le syndrome de tachycardie orthostatique posturale (STOP), que les tests standards ne détectent pas. C’est pourquoi de nombreux patients se voient dire que leurs résultats sont « normaux » alors même qu’ils continuent de souffrir de symptômes invalidants.
Les vaccins peuvent-ils réduire le risque de COVID long ?
Plusieurs études observationnelles de grande envergure ont démontré que la vaccination avant l'infection réduit le risque de développer des symptômes post-COVID-19, sans toutefois l'éliminer complètement. L'OMS et d'autres organismes de santé publique soulignent que la vaccination demeure un outil essentiel pour réduire la probabilité et la gravité des symptômes post-COVID-19 longs.
Note de l'auteur / de la relecture médicale
Article rédigé par Andrew Smith. Révisé par le Dr Inbar Tofan, directrice médicale du Centre d'aphérèse. Le Dr Tofan possède plus de 10 ans d'expérience clinique en médecine interne et en aphérèse thérapeutique, et se spécialise dans les maladies inflammatoires chroniques et auto-immunes.


